 Définition :
Définition :
La mycose des organes génitaux est une infection due à des microchampignons. Le champignon en cause est pratiquement toujours le Candida Albicans (85% des cas). On parle dans ce cas de candidose.
Elle est extrêmement fréquente. Plus de 75% des femmes seront concernées par une mycose vulvo-vaginale dans leur vie (trop sympa ! )
Environ 40% ont plusieurs épisodes et 5% des femmes ont plus de 4 épisodes par an, ce que l’on appelle des mycoses chroniques ou récidivantes.
C’est une infection fréquente chez la femme en âge de procréer, plus rarement avant la puberté et après la ménopause.
L’infection survient le plus souvent de façon endogène (due à une cause interne), liée au développement de candida déjà présents dans le vagin ou sur la peau, d’où l’intérêt des traitements par voie orale dans ce cas-là. Elle peut également survenir de façon exogène (due à une cause externe), par exemple dans le cadre d’une contamination par voie sexuelle, ou bien en allant par exemple à la piscine (le chlore perturbe la flore vaginale, on en parle en-dessous…)… Il est donc possible de développer une mycose même si l’on n’a jamais eu de rapports sexuels.
Symptômes :
En médecine chinoise, lors d’une mycose vulvo-vaginale, nous parlons de “feu dans la vallée”, ma foi, c’est assez évocateur !
Chez la femme, les signes de mycose vulvo-vaginale sont typiques et associent :
- Démangeaisons permanentes de la vulve et de l'entrée du vagin et/ou brûlures vulvaires
- Pertes blanches épaisses et crémeuses, grumeleuses à type de lait caillé et inodores
- Brûlures vaginales pendant les mictions
- Rapports sexuels de plus en plus douloureux
- Vulve rouge vif et gonflée.
Ces symptômes sont exacerbés dans les jours qui précèdent les règles.
Chez l’homme, la candidose se manifeste par une inflammation avec démangeaisons du gland et du prépuce. Dans les cas extrêmes, ces lésions peuvent évoluer vers un phimosis avec écoulement purulent. Mais la plupart du temps, l’infection est inapparente chez l’homme.
Causes :
Le vagin comporte, à l’état normal et pour son équilibre, des germes regroupés sous le terme de « flore de Döderlein ». Cette flore se compose de plusieurs germes, principalement de lactobacillus. La cohabitation microbienne maintient un milieu acide du vagin (le Ph se situe entre 3 et 5) qui permet la lutte contre l’infection. Le déséquilibre de ce système transforme le milieu hostile en milieu accueillant permettant aux différents organismes ou germes de se développer et de provoquer des infections de manière épisodique ou régulière. Les mycoses se développent plus facilement en milieu acide.
Facteurs favorisants :
Souvent, la mycose vulvo-vaginale est apparentée à une infection sexuellement transmissible. Certes, les relations sexuelles peuvent être une des causes (par microtraumatisme, pH acide du sperme, perturbation de la flore vaginale), mais en fait, la fréquence de cette cause-là est vraiment surestimée ! Comprendre que c’est plutôt rare !
Il peut s’agir plus souvent :
- de changements hormonaux :
- 2ème et 3ème trimestre de la grossesse au climat oestrogénique qui augmente l’acidité vaginale
- certaines pilules contraceptives au climat oestrogénique
- la ménopause avec une possible atrophie et sécheresse vaginale favorisant la prolifération des champignons au détriment de la flore de Döderlein
- d’une perturbation de la flore vaginale :
- suite à un traitement antibiotique : les bactéries sont tuées par les antibiotiques, les champignons prolifèrent tranquillement sans compétition (bactéries et champignons ont la même source d’alimentation : le glycogène)
- due à une toilette intime inadaptée : les toilettes intimes trop répétées, avec des savons parfumés, avec douche vaginale, avec utilisation de lingettes sont à proscrire!
- d’une augmentation du taux de glycogène au niveau des cellules vaginales (le Candida albicans ayant plus de nourriture, se développe plus facilement !)
- par consommation excessive de sucres rapides
- diabète
- hypothyroïdie
- d’un déficit immunitaire (HIV, maladie immunitaire, maladies chroniques, grande fatigue, stress…)
- corps étranger (mauvaise utilisation de tampon, de cup, ou fils longs de DIU… ou tout autre objet selon l’imagination des petites filles !)
Diagnostic :
Le diagnostic est souvent fait dès l’interrogatoire médical. L’examen standard (inspection de la vulve, examen du col et du vagin avec spéculum) permet au professionnel de santé de constater la présence de signes pathognomoniques. On recherche notamment des pertes blanches abondantes.
Les analyses et examens complémentaires, effectués suite à un prélèvement, ne sont pas indispensables au diagnostic, mais permettent de confirmer celui-ci. Il est préférable d’y avoir recours si l’aspect est inhabituel, si les symptômes sont discrets, s’il y a un doute avec un autre diagnostic, si l’infection résiste à plusieurs traitements bien conduits ou si les infections sont récurrentes.
On réalise alors un prélèvement vaginal standard qui peut être réalisé en auto-prélèvement au laboratoire.
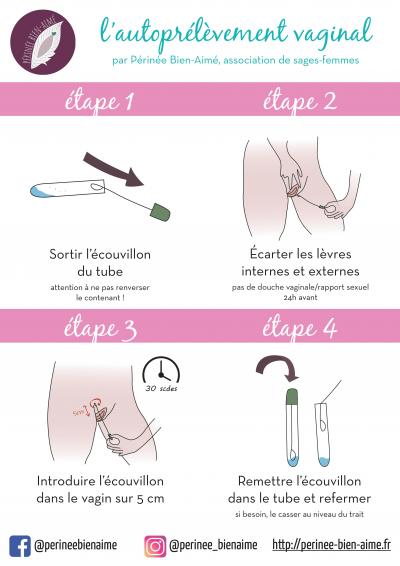
Diagnostics différentiels :
Les manifestations citées (douleurs, brûlures...) peuvent également être provoquées par une allergie, un herpès génital ou une sécheresse vulvaire .
Traitement :
Le traitement peut être local ou oral selon la situation. Dans les 2 cas, il faut penser à réensemencer la flore vaginale avec des probiotiques par voie orale et vaginale.
Peuvent être prescrits :
- Un traitement local avec des ovules vaginaux à introduire au fond du vagin le soir au coucher sur plusieurs jours ou en une à 2 fois (pour ceux à libération prolongée) et avec une pommade antifongique. Pour cette dernière, l’application n’est pas à arrêter une fois que les symptômes ont disparu, bien se référer à l’ordonnance (au moins 2 semaines avec zone d’application dépassant d’1 cm la zone atteinte). Les 1ères applications de pommade peuvent être douloureuses, les Candida attaqués libèrent des toxines (cela aurait été trop simple). Ce traitement peut être prescrit par un médecin, une sage-femme ou récupéré sans ordonnance en pharmacie (attention néanmoins à l’automédication manquant parfois de justesse). La plupart du temps, le traitement local suffit et présente très peu d’effets secondaires.
- Un savon gynécologique à pH basique afin d’apaiser les symptômes le temps du traitement;
- En cas de mycoses récidivantes (à partir de 4 / an) ou après échec de traitements bien conduits (avec résultats d’un prélèvement vaginal à l’appui), on envisagera un traitement par voie orale, par comprimés. Le plus souvent, il s’agit de Fluconazole 150 mg 1cp/j sur plusieurs semaines, mois, selon les situations. Ce traitement est, pour le moment, prescriptible seulement par un médecin.
- Un traitement préventif en cas de traitement par antibiotiques
Prévention :
Quelques conseils simples à appliquer peuvent aider à la prévention des mycoses, à leur guérison et limiter les risques de récidives.
- la toilette intime : on ne le dira jamais assez… le vagin est fabuleux et auto nettoyant. Donc, la toilette intime ne se fait jamais plus d’une fois par jour avec un savon à pH neutre sur la partie externe de la vulve (globalement sur le lieu d’implantation des poils). La vulve se nettoie comme un œil ! A la main, avec douceur, et à l’eau pour les muqueuses… Le temps du traitement d’une mycose, on peut utiliser un savon à pH basique (vrai savon de Marseille) et ajouter quelques gouttes d’huile essentielle à une base d’huile (jojoba, bourrache, coco…) en application locale après la douche.
- porter des sous-vêtements en coton , et pas du tout la nuit ! Pas de vêtements trop serrés augmentant la température de la vulve et donc la macération et donc l’acidité (on en revient toujours au même ! ) Laissons respirer les vulves ! ;-)
- attention à la surconsommation de sucres rapides ;
- préférer un mode de récupération du sang des règles qui laisse libre court à l’écoulement (culottes menstruelles, serviettes hygiéniques lavables ou jetables). Néanmoins, notons que certains tampons contiennent des probiotiques, pratique !
On en parle :
- Périnée Bien-Aimé le podcast - Ep2 - Véronique Prunaret Julien - Gynécologue - Les mycoses
- "Comment soigner une mycose vaginale?" - Destination Santé

 Boutique en ligne
Boutique en ligne